糖尿病肾病为糖尿病最主要的并发症之一,根据世界糖尿病协会的统计,每11位成人中即有一位为糖尿病病人,糖尿病肾病由高过滤期,静止期,微白蛋白尿期,明显尿蛋白期,末期肾脏病变等五个演变阶段,常常会有病人问我们说:医师,我的血糖都控制很好,为什么肾脏会有问题?要吃什么药才会好?下面就跟着太极拳小编一起来了解一下吧!
前言
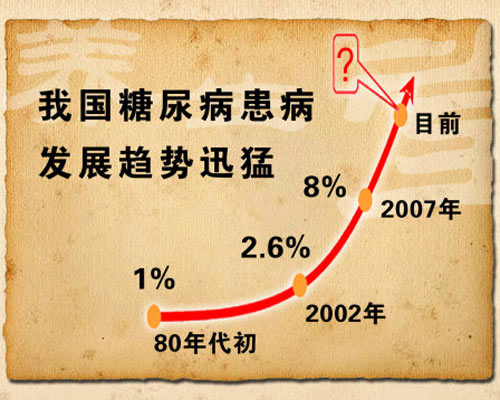
根据世界糖尿病协会的统计,至西元2015年,每11位成人中即有一位为糖尿病病人,其中更有约略40%的病人合并有糖尿病肾病变。2016年台湾肾病年报指出统计至2014年已有75,422人正在接受透析治疗,其中有49%的病人合并糖尿病。比例之高,令人不得不好好重视糖尿病肾病变这个议题。
糖尿病是什么?
糖尿病是一种糖类代谢异常引起的疾病。主要是因为人体内胰脏所分泌的胰岛素不足或作用不良,而使得血糖无法被人体细胞正常的利用,因此造成血糖持续偏高。当血糖超过180mg/dl时,尿液中就会出现糖份,因此被称为糖尿病。
糖尿病肾病变

糖尿病肾病变为糖尿病最主要的并发症之一,其最主要的战场在肾脏里的肾丝球,肾丝球为肾脏工作最小的单元。在疾病初期,因高血糖造成肾丝球过滤速率增加,长久下来导致肾丝球结构改变,造成原有的屏障破坏,使血中蛋白质漏出至小便中排出,因此出现蛋白尿,我们可利用这种现象透过检查而得知早期的糖尿病肾病变。
糖尿病肾病变的5个阶段
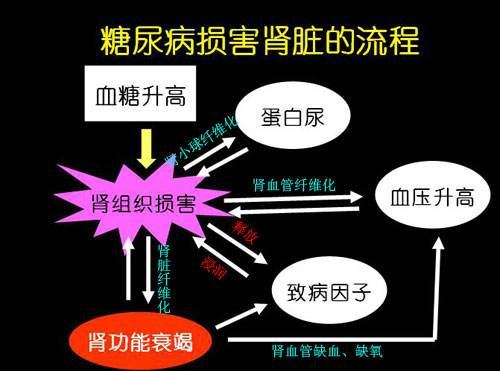
当进行至较后期时,肾脏的过滤功能逐渐损害,最后导致肾脏功能衰竭,因为无法从尿液清理身体中有害的尿毒素,便会造成血中尿素气及肌酸酐的上升,而导致尿毒症状产生,终将走向洗肾人生。
第一期 高过滤期
血液流经肾脏和肾丝球的过滤量增加,肾脏体积大于正常体积,肾丝球过滤率会增加。
第二期 静止期
此时肾丝球过滤速率已下降至正常,但是肾丝球组织开始出现病理变化,但未出现白蛋白从尿液中流失。
第三期 微白蛋白尿期
肾丝球过滤率仍维持在正常值之上,但是肾丝球持续受到损害,开始有微量的白蛋白会流失到小便里,称做微量白蛋白尿期。当尿液白蛋白增加到每天30毫克到300毫克时,就称为微量白蛋白尿时期,也因此如要早期侦测糖尿病肾病变,就必须检测尿液白蛋白。
第四期 明显尿蛋白期
肾丝球过滤率开始低于正常值,尿中白蛋白流失率将大于每天300毫克。这时大部分的病人会产生高血压。
第五期 末期肾脏病变
称为肾衰竭时期,肾丝球过滤率低于每分钟10ml,肾衰竭的症状产生,此时肾脏已无法有效排除身体中有害物质,病人将依赖血液或腹膜透析以维持生命。
糖尿病肾病变的预防和治疗
1.血糖控制
研究显示控制血糖可以减少糖尿病肾病变的发生,目前建议的目标为糖化血色素7%,不过也不用严格控制到7%以下,因为会增加低血糖发生的风险。
2.血压控制
当肾病变产生时,绝大多数病人会同时合并高血压,血压控制已证实可以减少蛋白尿及延缓肾功能的恶化,因此高血压的控制在糖尿病肾病变的预防和治疗也是非常重要。目前认为糖尿病病人若合并蛋白尿,血压控制的目标应在130/80毫米汞柱以下。且应使用血管张力素转化酶抑制剂(ACEI) 或其受器阻断剂(ARB)这类的高血压药物,除了有降低血压及蛋白尿的功效外,对肾功能也有直接的保护作用。
3.血脂异常的治疗
糖尿病病人血脂异常者,有较高的机会发生肾功能异常或衰退,所以应避免高脂饮食,建议低密度脂蛋白胆固醇控制在100mg/dL以下。
4.限盐及低蛋白饮食
限盐及低蛋白饮食皆能减少肾脏的负担,延缓肾脏的恶化。
5.戒菸
已有许多临床研究证据显示,戒菸对糖尿病肾病变有好处。
6.避免使用伤肾的药物
避免使用到会伤肾的药物,例如消炎止痛药、特定抗生素及来路不明的药物。
结论:一旦诊断糖尿病肾病变最重要的治疗原则即为规则的追踪,配合医师的治疗,借由血压、血糖、血脂的控制及生活模式的改变,包括:饮食控制、规律运动及戒菸,透过以上全方面的治疗才可以有效地延缓肾功能的恶化。